Traitements
| Site: | Ressources Pédagogiques de l'Université d'Angers |
| Cours: | Epilepsie Infantile |
| Livre: | Traitements |
| Imprimé par: | Visiteur anonyme |
| Date: | mercredi 3 juillet 2024, 17:34 |
Description
L’objectif principal de l’instauration d’un traitement antiépileptique est l’absence de crise associée à une bonne tolérance du traitement.
1. Traitements de crises
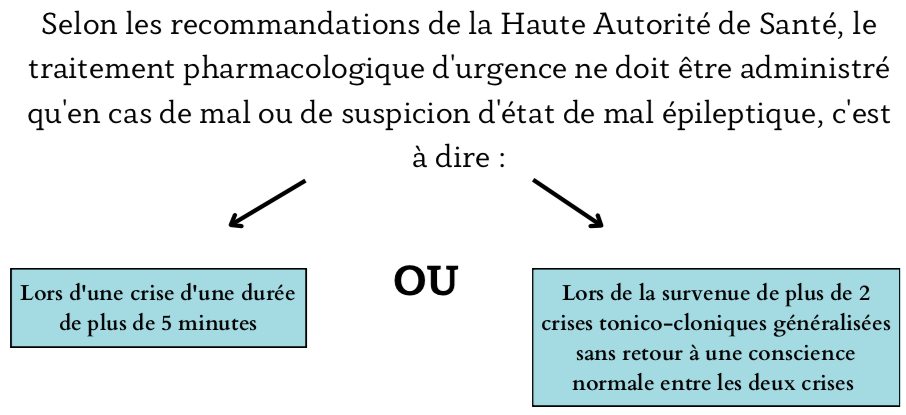
Plus l'on tarde pour administrer le médicament moins celui-ci sera efficace.
Attention, le traitement de crise ne doit jamais être administré lors de la phase post-critique.
|
|
2. Traitement de fond
L'arsenal thérapeutique de 1ère ou 2e ligne ne cesse de croitre : il existe une dizaine de molécules disposant d'une autorisation de mise sur le marché (AMM) chez les enfants. Le choix de la molécule se fait selon le type d’épilepsie diagnostiqué et selon les restrictions d’âge de l’AMM.
Concernant les traitements de fond, plusieurs classifications existent mais la plus utilisée est celle qui classe les molécules selon leur date de commercialisation. La 1ère génération correspond aux molécules commercialisées avant 1990. La 2e génération à celles disposant d’une AMM depuis les années 1990.
Les traitements de fond sont à administrer quotidiennement mais les mécanismes d’action précis de ces molécules restent encore flous. Plusieurs cibles d’action ont été identifiées impliquant les ions sodiques, calciques ou favorisant la transmission GABAergique :
1ère génération :
- Molécules altérant la conduction sodique :
- Phénytoine
- Carbamazépine
- Oxcarbazépine
- Molécules altérant la conduction calcique
- Ethosuximide
- Ethosuximide
- Molécules favorisant la transmission GABAergique
- Phénobarbital
- Clobazam
- Molécules avec des mécanismes d’actions multiples : altération de la conduction sodique et favorisant la transmission GABAergique
- Acide valproïque
- Acide valproïque
2e génération :
- Molécules améliorant la transmission GABAergique
- Lévétiracétam
- Stiripentol
- Vigabatrin
- Molécules altérant la conduction sodique
- Lacosamide
- Lacosamide
- Mécanismes d'actions multiples
- Lamotrigine
- Topiramate
- Zonisamide
- Cannabinoides : Epidyolex®
Vous trouverez dans l'outil "Catalogues de molécules" une fiche par médicaments vous informant plus en détail pour chacune des molécules sur leurs mécanismes d'action, les effets indésirables, les formes galéniques actuellement sur le marché, ...
Catalogues de molécules : cf tableau des traitements
La molécule choisie par le neuropédiatre pour le traitement de fond doit être introduite progressivement pour s’affranchir des effets indésirables. La dose optimale sera atteinte en 2 à 8 semaines selon les molécules.
Dans une grande majorité des cas, lorsque les résultats escomptés ne sont pas atteints (= non-stabilisation de la pathologie), les doses sont augmentées jusqu’au possible. Si les crises perdurent et que l'épilepsie n'est pas stabilisée, l’instauration d’une bithérapie puis d’une trithérapie sera discutée.
Il ne doit pas être étonnant pour les pharmaciens d'officine de voir des dosages élevés en antiépileptiques car la métabolisation hépatique des enfants est différente de celle des adultes.
Les effets indésirables sont peu évoqués lors des consultations médicales. Un des rôles du pharmacien d'officine est d'informer et de prévenir les parents de ceux pouvant être fréquemment rencontrés.
Effets indésirables communs à tous :
- Digestifs : nausées, vomissements, diarrhées
- Neuropsychiatriques : Somnolence, modification de l’humeur, influence sur le poids (perte ou prise par augmentation ou diminution de l’appétit ou apparition d’œdèmes)
Remarque : La prise de poids est de l'ordre de quelques kilogrammes pour la majorité des antiépileptiques (Valproate, Carbamazépine, Oxcarbazépine, Vigabatrine, Lamotrigine). Il est recommandé la pratique d'une activité sportive et une adaptation légère de l'alimentation pour la limiter. Le recours a un diététicien ou à un psychologue peut être recommandé si l'enfant exprime un mal-être vis à vis de cet effet indésirable.
La perte de poids est généralement entrainée par une diminution de l'appétit à cause des principes actifs (Topiramate, Ethosuximide, Clobazam, Stiripentol, Zonisamide, Cannabidiol). Une alimentation enrichie (crème fraiche, fromage, oeufs, ...) pourra alors être proposée.
Effets indésirables pour de nombreuses molécules :
- Toxicité cutanée : rash, urticaires, éruptions cutanées pouvant entrainer un arrêt du traitement : Phénytoïne, Lamotrigine, Oxcarbazépine, Ethosuximide, Zonisamide
- Toxicité hématologique (anémie, aplasie médullaire) : Acide valproïque, Phénobarbital, Phénytoïne, Carbamazépine, Ethosuximide
- Toxicité hépatique : augmentation des transaminases (ASAT & ALAT) & GGT : Acide valproïque, Stiripentol, Cannabidiol
3. Focus sur l'épilepsie pharmacorésistante
Une épilepsie est caractérisée de pharmacorésistante lorsqu’aucune amélioration n’a été observée malgré l’essai de 2 molécules antiépileptiques adaptées au syndrome diagnostiqué et administrées à la posologie efficace. Cela concerne environ 1/3 des patients.
Il est néanmoins nécessaire de poursuivre le traitement médicamenteux afin de limiter l’apparition des crises et des symptômes, dans l’objectif d’amélioration de la qualité de vie des patients.
4. Délivrance
Certains médicaments antiépileptiques sont inscrits sur la liste des « Médicaments à marge thérapeutique étroite » (MTE). Depuis le 30 janvier 2020, le pharmacien peut ne pas substituer la spécialité princeps par un générique même en l’absence de la mention par le prescripteur afin de maintenir l'équilibre du traitement.
Sont concernées les molécules suivantes : Lacosamide, Lamotrigine, Lévétiracétam, Oxcarbazépine, Prégabaline, Topiramate, Acide valproïque et Zonisamide.
Dans ce cas, le pharmacien doit alors indiquer la mention « non substituable (MTE-PH) » sur l’ordonnance, sous forme manuscrite, et en informer le prescripteur.
5. Observance
Le rôle du pharmacien est très important dans l’observance du traitement puisqu’un tiers des crises serait causée par un manque d’observance du traitement de fond.
Il est alors important d’informer les patients concernant l’épilepsie et l’importance des médicaments anticonvulsivants.
Si un oubli de prise survient il est important pour le pharmacien d'avoir en tête ces notions :
Sur un schéma de 3 prises par jour :
- Si l'oubli est inférieur à 2 heures de l'heure de prise initiale : prendre immédiatement la dose oubliée et décaler un peu les prises suivantes.
- Si l'oubli est supérieur à 2 heures de l'heure de prise initiale : ne pas donner la dose oubliée et reprendre à l’heure habituelle et dose habituelle.
Sur un schéma de 2 prises par jour:
- Si l'oubli est remarqué dans les 3 à 4h suivant l'heure de prise initiale il est recommandé de prendre immédiatement la dose oubliée et de décaler un peu la prise d’après. Si on s’aperçoit de la dose oubliée trop tardivement il faut la noter afin d'en informer le neuropédiatre à la prochaine consultation.
Sur un schéma d’1 prise par jour :
- Si l'oubli est remarqué dans les 3 à 4h suivant l'heure de prise initiale il est recommandé de prendre immédiatement la dose oubliée et prendre à heure normale la prise d’après.
- Si on s’en aperçoit trop tard : on ne double pas la prise, on note l’oubli.
La prise d'un traitement quotidien chez un enfant peut être difficile. De plus, certains médicaments sont amers (comme le Keppra® en solution buvable) ou l'arôme peut ne pas être au goût de l'enfant.
Voici quelques astuces simples afin de favoriser l’observance chez un enfant :
- Neutraliser le goût : avec de la pâte de noisette avant la prise → couvre les papilles & masque le goût ; bonbon à la menthe ou au réglisse ; sucer un glaçon avant la prise pour anesthésier les papilles ; si le médicament se présente sous une solution buvable : l' utilisation d’une paille est possible pour que le médicament soit administré au fond de la bouche et n'entre pas en contact avec les papilles situées sur la langue.
- Avaler un comprimé ou une gélule : boire avant la prise pour ne pas avoir la gorge sèche, utiliser un petit goulot pour inciter à pencher la tête en arrière et favoriser la déglutition.
- Association comportementale : associer la prise du traitement à un acte de la vie quotidienne pour éviter de l’oublier.
- Élaborer un plan de prise ludique : créer un tableau avec les jours de la semaine et le rythme des prises, faire coller une gommette ou colorier la case lorsque la prise du médicament est réalisée ; inciter le parent à disposer d’une application, notification, sonnerie au moment de la prise.
- Si peur que le comprimé ou la gélule soit trop gros : comparer avec d’autres aliments (petite boule de pain ou bonbons type M&Ms) pour montrer que ce n’est pas si gros que ça.