Alimentation orale
| Site: | Ressources Pédagogiques de l'Université d'Angers |
| Cours: | UNF3S - DU HMAD |
| Livre: | Alimentation orale |
| Imprimé par: | Visiteur anonyme |
| Date: | lundi 22 juillet 2024, 20:56 |
Description
...
1. Sommaire
- "Pourquoi mangez-vous ?"
-
Besoins de la personne soignée et causes des diminutions des apports
-
La complémentation orale, quand? Un exemple de suivi alimentaire
-
Enrichissement avec des produits de consommation courante
-
Les compléments nutritionnels oraux (CNO)
2. "Pourquoi mangez-vous ?"
| Se nourrir
- quelle représentation pour le patient ou l’entourage ? Pourquoi est-ce qu’on mange ? « Dis-moi ce que tu manges, je te dirai qui tu es ? »
-
cela va déterminer l’adhésion de la personne à s’alimenter
-
un plaisir
- un besoin
|
Dans une pathologie cancéreuse, il peut être difficile de conserver un appétit. |
3. Besoins de la personne âgée et causes des diminutions des apports
| Chez la personne âgée, il y a :
- une diminution du goût
- une diminution du rendement de l’absorption des nutriments
- la diminution de l’activité entraîne une perte d’appétit
- une croyance comme quoi les besoins sont diminués
- des épisodes d’infection qui augmentent ses besoins
| Les besoins alimentaires sont :
- pour un statut nutritionnel normal : entre 30 kcal /kg et 40 kcal/J. Entre 1 et 1,2 g/kg/J
- quand dénutrition avérée : entre 35 et 45 kcal/kg et /J. Entre 1,5 et 2 g/kg/J. Chez un patient cancéreux ne pas dépasser 35 kcal/J.
- quand en-dessous de 20 kcal/kg/J. mise en place d'une nutrition entérale
| Causes d’une diminution des apports
- existence d’un régime ?
- effets de certains médicaments ?
- la vue de grandes quantités ? (solution => présentation sous forme de verrines)
- l’odeur ? (Repas froids sans odeur plutôt que des plats en sauce)
- le goût ?
- la constipation ?
- durée du repas ?
- la texture des aliments ? (adaptation si troubles de déglutition ou de mastication)
Les aliments pâteux dans une bouche sèche entraîne des nausées.
4. La complémentation orale, quand ?
| La complémentation orale
- Un choix de stratégie nutritionnelle
- sa définition : compléter les apports alimentaires per os (bouche) estimés insuffisants pour couvrir les besoins de la personne
- son indication : des apports alimentaires insuffisants ; diagnostic de dénutrition
4.1. Un exemple de suivi alimentaire
| Outils - Exemple de suivi alimentaire
- Une feuille de suivi alimentaire sur 3 jours
- une connaissance des goûts de la personne et des aliments qui passent mieux, de l’organisation de ses repas et des quantités prises

4.2. La dénutrition sévère
| Critères de dénutrition sévère
|
Albumine corrigée
- + 1 g à chaque tranche de 25 au-dessus de 5
- si CRP 120, et albumine à 21 g/l ( 4.8 x 25 = 120) soit + 4,8 g/l
|
|
| Les apports
- Apports /Jour
- produits laitiers : 3 à 4
- V.P.O : 1 à 2 parts
- pain et céréales ( source d’énergie) : à chaque repas selon l’appétit
- fruits et légumes verts : 5
- corps gras : : 40 à 50 g/j. (en les variant)
- sucre et produits sucrés (1/repas) : à adapter au patient et à consommer au moment des repas ou des collations
- boisson : entre 1 à 1,5 l.
5. Enrichissement avec des produits de consommation courante
- les potages
- les entrées
- les plats proditiques
- les légumes
- les purées
- les céréales
- les laitages et les desserts
- les boissons
5.1. Les potages
| Au niveau du potage
- pâtes à potage, tapioca, pain, croûtons, pommes de terres, pignons de pin
- crème fraîche, beurre
- poudre de lait, lait concentré non sucré, fromage râpé, crème de gruyère
- jambon, œufs, soupe de poisson (riche en protéines) avec croûtons et fromage râpé
- soupe de légumineuses (lentilles, pois cassés)
5.2. Les entrées
| Au niveau des entrées
- avec des œufs durs, cubes de fromage, jambon, lardons, morceaux de poulet, sardines, maquereaux, thon, rollmops, anchois, surimi, sardines, maïs, raisins secs, olives…
- proposer des entrées à base de céréales (salade de pâtes, taboulé)
5.3. Les plats protidiques
| Plats protidiques
- proposer des protéines de bonne qualité (attention aux panés, beignets, cordon bleu…)
- viande en sauce, soufflés, gratin de poisson, lasagnes, hâchis parmentiers
5.4. Les légumes
| Au niveau des légumes
- les proposer en béchamel, en sauce blanche, en gratin, enrichi avec du lait en poudre, du gruyère, de la crème, du beurre, des œufs
- proposer des flans de légumes, des tartes, des tourtes… facilement enrichissables et toujours faciles à mâcher
5.5. Les purées
| Au niveau des purées
- ajouter des jaunes d’œuf, du gruyère, du lait en poudre, du fromage fondu, du jambon mixé…
5.6. Les céréales
| Au niveau des céréales
- ajouter du fromage râpé, du beurre, de la crème, du jaune d’œuf, des lardons, du jambon, des viandes hâchées
5.7. Les laitages et les desserts
| Au niveau des laitages et desserts
- lait en poudre, lait concentré sucré, de la crème fraîche, de la confiture, du miel, de la crème de marrons, du caramel, des fruits au sirop (+/- mixés), de la poudre d’amandes, de la noix de coco
- proposer des gâteaux de riz, de semoule, de flans aux œufs, des crèmes anglaises ou pâtissières, clafoutis, gratins de fruits en utilisant du lait entier
5.8. Les boissons
| Au niveau des boissons
- enrichir le lait avec du lait en poudre (1 c. à soupe pour 100 ml de lait entier), du lait concentré sucré et consommer chaud ou froid en aromatisant éventuellement (café, chocolat, sirops de fruits…)
- proposer du lait de poule (œuf battu avec du lait, sucre, rhum, vanille), des milk-shakes, des smoothies.
5.9. Quelques équivalences
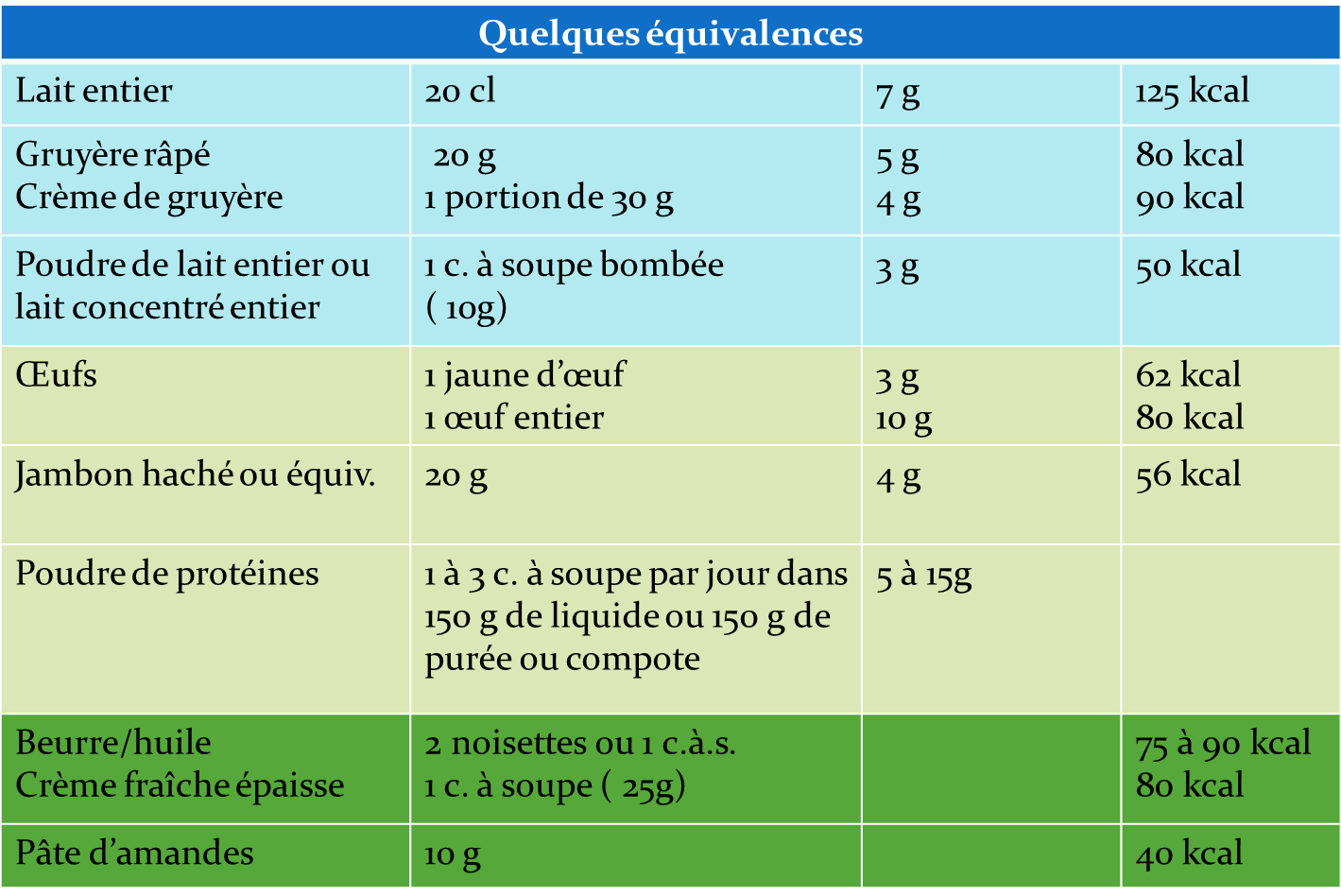
| Pour un apport de 20 g de protéines
- 100 g. de viande, 2 œufs, 2 tranches de jambon blanc
- 100 g de poisson ou 2 grosses sardines, 1 petite boite de thon
- 600 ml de lait, 2 petits pots de fromage blanc
- 80 g de gruyère, St Nectaire, ou de Cantal, 70 g de fromage râpé, 5 portions de c. de gruyère
- 45 g de poudre de lait ou de lait concentré entier
- 20 g de protéines de poudre (favoriser les protéines de lactosérum)
| Autres produits (apport cal.)
- lait concentré sucré en stick de 30 g : 90 kcal dont 2,7 g de P.
- pannacotta (100ml) : 190 kcal dont 3 g. de P.
- crème brûlée (100ml) : 240 kcal dont 3 g. de P.
- crème anglaise (100 ml) : 110 kcal dont 3,3 g. de P.
- crème dessert (100 ml) : 100 kcal dont 3 g. de P.
- pâte de fruits de 25 g: 110 kcal seulement des G.
- crème d’amandes (30 g.) 180 kcal dont 13 g. de L.
- 30 g de poudre d’amandes : 190 kcal dont 17g. de L.
- 1 c. à soupe d’huile : 90 kcal dont 10 g. de L.
5.10. Des recettes
|
Riz au lait coco-mangue-citron vert Pour 3-4 personnes |
|
Lait de poule Ingrédients
|
|
Polenta crémeuse Pour 4 personnes
|
|
Coquille d’œufs mimosas Cuire 6 œufs dans une eau salée pendant 10 mn puis refroidir sous l’eau froide. Les écaler ensuite et séparer les jaunes des blancs Écraser les blancs à l’aide d’une passoire fine et les jaunes à la fourchette, dans 2 bols différents. Ajouter 125 g de mayonnaise dans chaque bol et mélanger afin d’obtenir 2 pâtes crémeuses. Répartir en verrines et alterner les couches de blanc et de jaune. |
6. Complément nutritionnel oral
| Le complément nutritionnel oral (CNO)
- la prescription la plus courante est un apport supplémentaire de 400 kcal/J.
- 30 g. de P./J
- le plus souvent en 2 unités/J
| Sous forme liquide avec ou sans lactose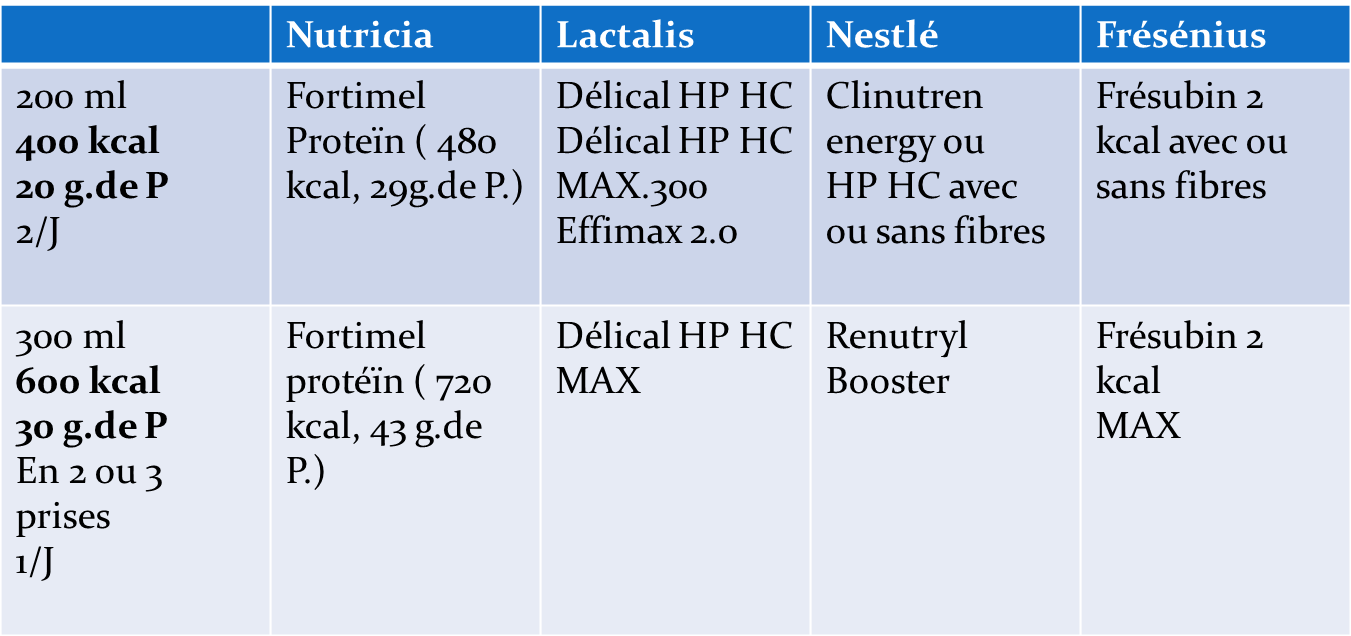
| Produits spécifiques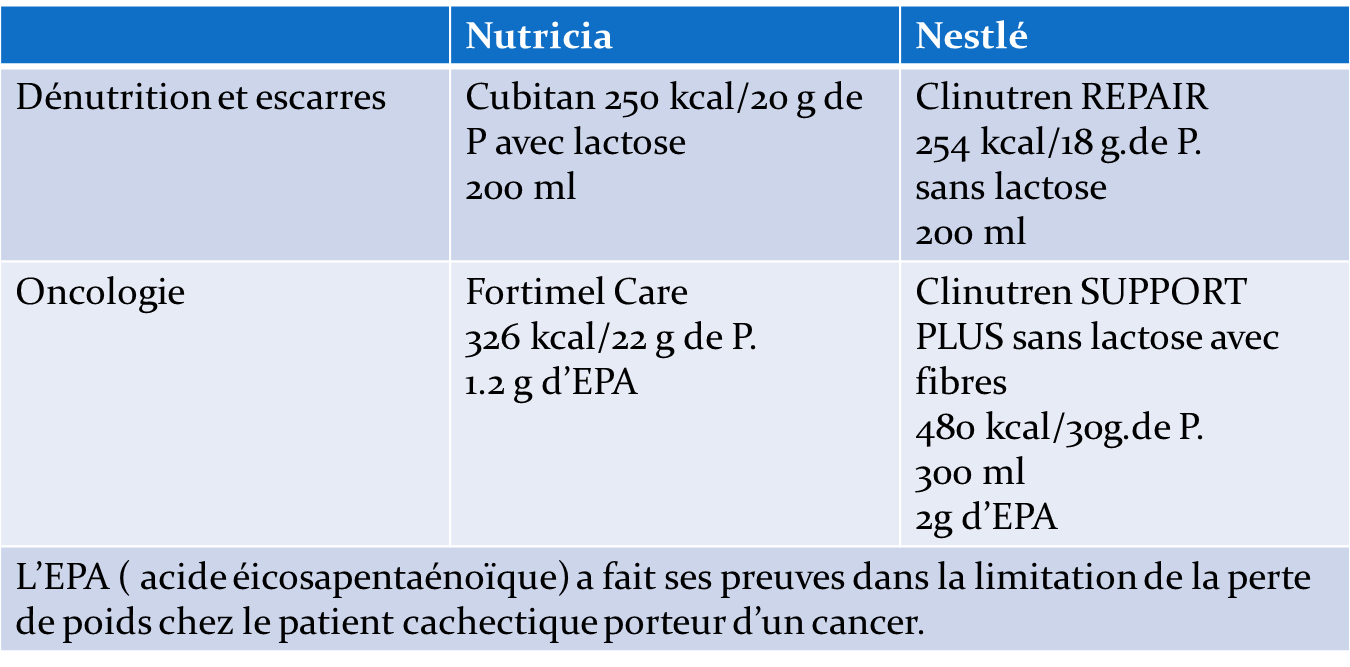
| Autres formes sucrées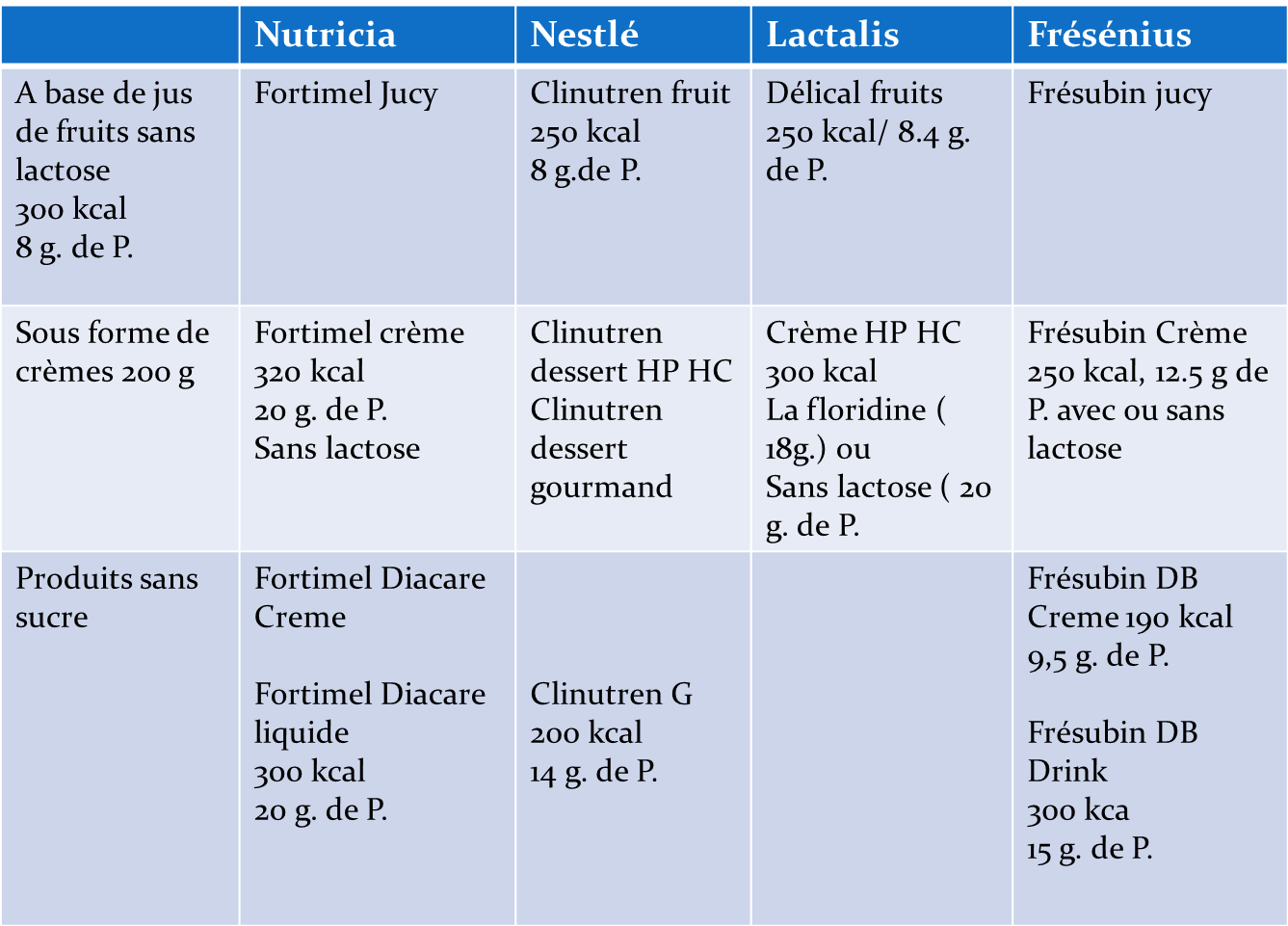
| Autres formes salées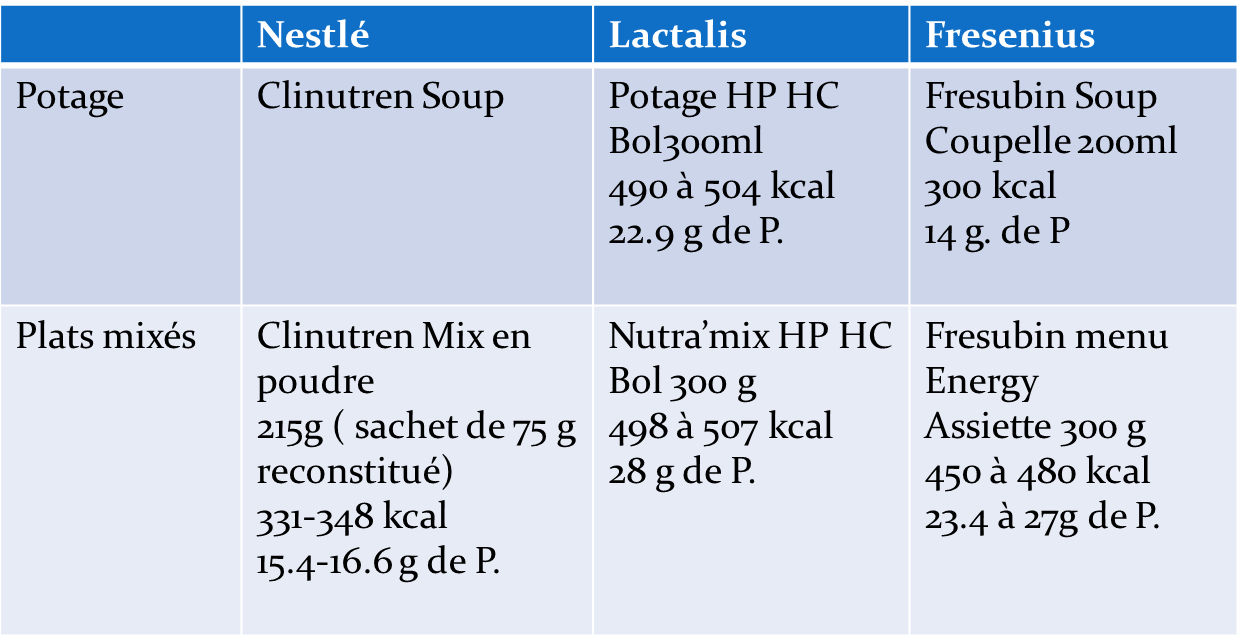
7. Fin du cours
Merci de votre attention
- Atelier consistance texture du CHU de Toulouse.
- À demander aux délégués chez Frésénius Kabi :
- les recettes kabichef : 12 recettes avec le soutien de Frésénius kabià destination des patients dénutris sujets aux troubles de le déglutition
- COAD orale à domicile : 2 recettes
- le tiramisu au café avec 1 pot de frésubin 2 kcal Crème
- les Iles flottantes vanillées avec 2 bouteilles (de 200 ml) de frésubin 2 kcal drink à la vanille.